«Close the gap»! Fremre korsbånd gror av seg selv, en gjennomgang av Cross Bracing Protokoll?
For en del år tilbake ønsket jeg å ta MR en pasient jeg hadde rehabilitert etter en traumatisk totalruptur av fremre korsbånd (ACL) på ski. Til min og radiologens overraskelse så viste deg seg å være ingen tegn til tidligere skade. Senere har jeg opplevd det samme med andre av mine pasienter. Siden jeg er fra Karasjok, så kunne man tenkt at dette var «helende evner», men som vitenskaper må man raskt se etter andre løsninger.
Korsbåndets muligheter
I 1895 utførte Robson det som anses som den første operative behandlingen av ACL. I årene som kom ble det testet flere ulike metoder, før Hey-Groves i 1917 skapte fundamentet for rekonstruksjons kirurgi som ligner mest på det vi gjør i dag. Fra 2005 til 2022 har antall ACL operasjoner i Norge ligget jevnt på mellom 1.500 og 1.900. Er dette et sunnhetstegn, eller har vi glemt å utfordre tiltaket? Styres det korsbånds-skadete individet av at «dette er jo det alle andre gjør?»
Hvorfor rekonstruksjon av ACL som primærtiltak etter ruptur ikke er utfordret mer, er ikke kjent for meg, men det har vært muligens vært en konsensus på at ACL har svekket kapasitet til helning. Dette stemmer ikke sett fra et anatomisk perspektiv som faktisk viser rikelig vaskulær tilgang. Histologisk gjennomgår ACL også alle fasene for tilhelning, om en noe redusert sammenlignet med MCL. Det diskuteres at for å optimalisere tilhelningen etter en ruptur, så må avstanden mellom ligamentstumpene innskrenkes slik at disse kan fysisk kommunisere og da danne et fysiologisk arrvev som da igjen blir til et nytt og endogent ACL. For at noe som er røket skal gro, så må endene møtes. Avstanden mellom stumpene er kortest på 90-130 grader fleksjon av kneet. Når vi vet at 30 % av ACL rupturer gror av seg selv og det fremtidige resultatet for disse antageligvis blir bedre enn de som opererer, så åpner det seg muligheten for en ny retning innenfor behandling av traumatisk rupturerte korsbånd, nemlig immobilisering i 90 grader kne fleksjon.
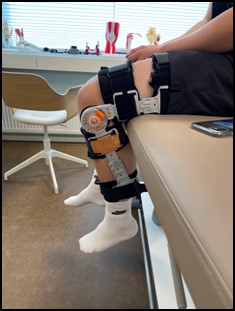
Fremtidens korsbåndsbehandling
The Cross Bracing Protocol gir oss muligens svaret. Filbay et. al. har i september 2023 publisert et strålende studie som for mange har vært etterlengtet. Kort oppsummert handler det om å innskrenke bevegelsen i kneet i mer enn 10 uker (Se bilde), hvorav de første 4 ukene er i en låst 90 graders posisjon (bilde1). Fra dag én jobbes det med nevromuskulær kontroll, muskel styrke og power, samt funksjonell trening av det som er mulig å gjennomføre med kneet låst i 90 grader. Terapeuten progredierer rehabiliteringen basert på bevegelsen tilgjengelig, og siden kneet er låst, så er det ingen begrensninger i hvor mye kraft man kan og skal utvikle. Dette gir mulighet for full isometrisk fyring av quadriceps. !
Hvordan fungerer CBP (Cross Brace Protokollen) i praksis?

Inklusjon:
Det anbefales oppstart innen 7 dager etter ruptur. Ekskluder pasienter med bøttehankruptur, historikk med dyp venetrombose (DVT) eller pulmonar embolisme og om det er andre forhold som krever operasjon eller medisinsk tiltak som ikke er forenlig med å gå på krykker i 7-8 uker.
Informert samtykke og samarbeid med kirurg eller fastlege:
Du må diskutere rasjonale for å velge CBP og de potensielle fordelene med å avvente rekonstruksjon. Gjør rede for at det er en eksperimentell behandling som muligens kan kan kreve operasjon i etterkant og at tiltaket baserer seg på et studie som ikke er kontrollert med oppfølgende studier. Vær tydelig på at tid i fase 1 er ubehagelig, tidkrevende og krever stor grad av selvstendighet. Samarbeid med lege angående DVT profylaktisk behandling med feks 10mg Rivaroxiban de første 8 ukene, samt «pumpeøvelser» for legger. Lege bør også vurdere ultralyd med doppler for kartlegging av DVT. Denne delen er viktig å få på plass, da pasienten er avhengig av at terapeuter tar kloke avgjørelser og at man alltid skal sørge for informerte samtykke basert på alle forhold vi kjenner til. Siden CBP kan defineres som eksperimentell behandling, så stilles det ekstra store krav til informasjon.
Testforløp etter første 12 uker:
• MR ved 3 og 6 måneder med Anterior cruciate ligament Osteoarthritis score (ACLOAS). • 0= normalt ligament • 1= fortykket ligament og/eller høyt signal • 2= fortynnet ligament men kontinuerlig ligament • 3= fraværende ligament • Spørreskjema (Lysholm Scale og ACLQOL) ved 7 og 12 måneder • Lachman´s test Retur til idrett med selvrapportering og fysiske testprosedyrer egnet for utøveren og idretten man skal returnere til bør følge normen. Studiet sier ikke så mye detaljert om dette, men overført fra annen kunnskap om ACL, så vil det være nærliggende å avvente til 9 måneder etter skaden og derfra vurdere nivået på rehabiliteringen. Gradvis økende belastning, deltagelse i idrett, og test av kravsepsifikke elementer fra idretten, vurdering av mental readiness, samt tradisjonelt testbatteri med styrke, hopp, hink, balanse, spurt mm.
Diskusjon av studiet
72 av 80 pasienter (90%) med akutt ACL ruptur hadde kontinuerlig ACL ved 3 måneders MR. En ACLOAS grad 1-2 (se definisjon under forrige avsnitt) ved 3 måneder var assosiert med bedre kne funksjon og retur til idrett ved 12 måneder.
Det interresante er at MCL, menisk PLC, kontusjonsskade, bruskskader og subcortikale frakturer ikke påvirket resultatet og at CBP førte til blant annet bedre resultat for menisk skadene. 38 av 39 meniskskader, inkludert én displasert medial menisk ramp lesjon var asymptomatiske ved 5 måneders oppfølging. Kan immobilisering gi bedre tilhelings forhold?
Det kan diskuteres hvorvidt karakteristika av ACL rupturen betyr noe for resultatet. Delvis eller komplett femoral avulsjon, ACL-vev utenfor den interconylære notchen, og avstanden mellom stumpene. Dette studiet, samt KANON studiet peker på at 2 års-resultatet er bedre for CBP, enn kirurgi, men at det forutsetter en ACLOAS på 0-2 etter 3 måneder.
Fremtiden:
Fremre korsbånd har et definitivt potensiale for å gro. I fremtiden kan retningslinjene være å avvente kirurgi i minimum 3 måneder, uavhengig om man velger Cross Brace Protokoll eller standard konservativ behandling av fysioterapeut. MR bør gjøres etter 3 måneder og da med en standardisert vurdering med ACLOAS-MR graderings system. Grad 0-2 etter 3 måneder indikerer gode muligheter for at resultatet blir bedre enn ved rekonstruksjon.
Jeg mener at kirurg og terapeut bør inkludere kunnskapen fra CBP-studiet og motivere pasient til et konservativt forløp immobilisert i skinne. De potensielle konsekvensene på kort sikt er at flere returnerer til idrett, med god fysikk og mindre fysiske plager. Operasjon er som et gigantisk traume, ved å unngå dette vil det da føre til reduksjon i artrose og færre sekundære operasjoner, som blant annet protese?
Personlig vil jeg i fremtiden inkludere pasient med ortoped eller fastlege i en koordinert beslutningstakning. Jeg ser mange oppsider, såfremt man kan tåle 8 uker med kneet i en ubehagelig posisjon og ha fysikk til å håndtere de utfordringene immobiliseringen gir. Om resultatet ikke blir som ønskelig, så er det ikke mange ukene du har utsatt om du eventuelt vil gå for rekonstruksjon eller om du hadde valgt den tradisjonelle konservative utveien med rehab fra dag 1.
Konkret plan for gjennomføring av protokoll
Cross Bracing Protocol (CBP) Cross Bracing Protocol (CBP) er en rehabiliteringsmetode som legger til rette for at ACL (fremre korsbånd) kan hele på en funksjonell måte og uten operasjon. Fordeler: • Et anatomisk helet ACL antas å være like sterkt som pasientens opprinnelige ACL-vev. • Ikke-invasiv • Effektivitet er bekreftet i kliniske studier • Rimeligere enn kirurgi • Kirurgi er fortsatt et alternativ for de som ikke oppnår et resultat som er tilstrekkelig for deres behov og tilstand. Ulemper: • Lang periode forbundet med prosessen • Behov for å bruke knebrace i tolv uker. Dette kan være både utfordrende og upraktisk. Analogi: et revet ACL er som en brudd på tibia som vil heles uten kirurgi, men det er behov for immobilisering (gips for den brukne tibia) og krykker. • Krever lang rehabiliteringstid. Tilbake til sport anbefales ikke før 12 måneder.
Indikasjoner: • Skadet ACL med et skade-mønster sett på MR som er egnet. Det vil si at de ødelagte endene av ACL-vevet kan bringes sammen tilstrekkelig ved å "bøye kneet" i knefleksjon ved hjelp av en knebrace. • Pasienten presenterer seg for behandling innen 7-14 dager etter skade, men det er rapportert vellykket resultat inntil 30 dager etter skade. • Evnen til å gjennomføre rehabiliteringsoppgaver og bruke knebrace i 12 uker.
Absolutte kontraindikasjoner: • Uegnet MR-bilde av skade på ACL: ◦ Gap større enn 5 mm. ◦ Mer enn 20 % av ACL-vevet er "forskjøvet". ◦ Mer enn 20 % av ACL-vevet er delvis avrevet fra den femorale delen. Dette kan føre til redusert tykkelse i helingsprosessen. ◦ «Innskrumping» av ACL-vev. Dette skjer når de revne endene av ACL begynner å trekke seg bort fra hverandre og arrdanner seg. Dette er idiosynkratisk, og vi har sett det skje så tidlig som på dag 6-7, og så sent som på dag 20. Den nåværende "cut off"-tiden er dag 14. En innskrumpede ACLvil IKKE heles, og det er ingen sjanse for helbredelse. Kliniker vil da be pasienten om å adoptere et utfordrende bracing-protokoll forgjeves. ◦ Full og forskjøvet proksimal femoral bløtvev-avulsjon, hvor ACL er revet av femurbena og forskjøvet fra der det skulle vært. ◦ Full og forskjøvet distal tibial bløtvev- og benskade. ◦ Bucket-handle meniskreptur som krever kirurgisk inngrep. ◦ Betydelig forskjøvet meniskruptur som krever kirurgisk vurdering for eventuell reparasjon. Vertikale stabile, ikke-forskjøvede perifere meniskrepturer er ikke en kontraindikasjon. ◦ Osteokondral løs bit, hvor en bit av beinet i kneleddet har blitt kappet av sammen med sitt beskyttende brusk. ◦ Alvorlig PLC (posterior lateral corner) skade. ◦ DVT (blodpropp i leggene). Dette er mer sannsynlig hvis en lang biltur eller flyreise har funnet sted etter skaden og før pasienten har fått behandling.
Relative kontraindikasjoner: • Tidligere DVT: Krever blodfortynnende medikamenter som 20mg Xarelto for å gjennomføre CBP. • Sterk familiehistorie med DVT: Krever blodfortynnende medikamenter som 20mg Xarelto for å gjennomføre CBP. • Skadet ACL på høyre kne og behov for å kjøre bil for arbeid eller familie. • Betydelig patellofemoralt degenerativt leddsykdom. • Fedme og/eller annen muskel-skjeletttilstand som gjør CBP vanskelig. • Behov for å bruke mange trapper hjemme. • Lever alene uten støttenettverk. • Psykiske lidelser, som alvorlig angst eller PTSD, som gjør CBP svært utfordrende.
ACL Rehabiliteringsprotokoll for Cross brace etter anbefalinger fra stadium clinic og Tom Cross. https://healacl.com/the-cross-bracing-protocol/
Uke 1-4 Bruk av ortose og kriterier for progresjon: • Låst ortose på 90˚: Hold kneet i en låst posisjon på 90 grader hele tiden. • Ikke vektbærende: Bruk krykker for å unngå belastning på kneet. • Ingen NSAIDs: Unngå bruk av ikke-steroide antiinflammatoriske legemidler. • Ingen aspirasjonsinjeksjoner: Ikke utfør aspirasjonsinjeksjoner i kneet i denne fasen. • Antikoagulasjon: Diskuter med fastlege for bruk av legemiddel for å forhindre dyp venetrombose. I studier har man brukt 10 mg Xarelto daglig (tas om kvelden) i 8 uker for å redusere risikoen for dyp venetrombose (DVT).
Rehabiliteringsmål: • Knee Fleksjon: Oppretthold knefleksjon på 90˚ mens ortose er på hele tiden. • ACL Helingsfase: Vær oppmerksom på at overdreven bevegelse mens du har på deg støttebandasjen kan påvirke helingen av ACL negativt. Små, kontrollerte bevegelser er akseptable. • Minimere Muskelatrofi: Arbeid med å forhindre både lokal (kne) og global (hele kroppen) muskel- og styrketap. • Kontrollere Hevelse & Smerte: Effektiv håndtering av smerte og hevelse gjennom fysioterapi.
Annen behandling: • Manuell bløtvevsvevsbehandling: Ukentlige økter som fokuserer på muskulatur samtidig som kneet holdes i 90˚ flektert posisjon (ortosen kan tas av under terapi). • Kryoterapi: Kryoterapi (is) frarådes i denne fasen. • Elektrisk Muskelstimulator: Bruk av elektrisk stimulering som en del av rehabiliteringen for å stimulere muskelkontraksjoner er positiv om tilgjengelig
Standard Øvelser: 1. Leggøvelser: ◦ Sittende tåhevinger og TheraBand plantar fleksjon for å redusere risikoen for DVT. 2. Quadriceps & Hamstring Ko-kontraksjoner: ◦ Forsiktige ko-kontraksjoner for å aktivere musklene rundt kneet. 3. Glutebridge: ◦ Aktiverer setemusklene og stabiliserer bekkenet. 4. Hofteabduksjon & Ekstensjon: ◦ Styrker hofte musklene. 5. Hofteadduktor Isometrisk Øvelser: ◦ Forsiktige isometriske kontraksjoner av musklene i innsiden av låret. 6. Øvelser for motsatt bein: ◦ Enkeltbeins press, leg extension, hamstring curls, tåhevinger, og aktivering av kjernemuskulaturen på det friske beinet.
Avanserte Øvelsesalternativer: 1. Isometrisk Benpress: ◦ Utfør benpress med mindre enn kroppsvekt for å bygge styrke uten å overbelaste. 2. Isometrisk 90 grader: ◦ Hold veggsittposisjonen for å styrke quadriceps og kjernemuskulaturen. 3. Maskin for sittende leggheving: ◦ Bruk maskinen for å styrke leggene. 4. Veggsittende legghevinger: ◦ Utfør legghevinger mens du holder veggsittposisjonen. 5. Isometriske Hamstring Curls: ◦ Styrk hamstringene med kontrollerte isometriske kontraksjoner. 6. Hofteøvelser med TheraBand: ◦ Utfør motstandsøvelser for hofteadduktorer, abduktorer, fleksjon og ekstensjon. 7. Bensenk (Abdominals): ◦ Utfør kontrollerte bensenkeøvelser for å engasjere kjernemuskulaturen. 8. Bird Dog Øvelse: ◦ Utfør bird dog for å styrke kjerne- og underekstremitetsstabilitet.
Funksjonelle og Kardiovaskulære Øvelser: • Øvre kroppstrening: Fokuser på øvelser for overkroppen. • Armkrev: Tren armene med armtrening for kardiovaskulær kondisjon. • Sittende Ski Erg: Utfør skiergometri i sittende posisjon for lavbelastningskondisjon. • Battle Ropes & Bokseøvelser: Inkluder øvre kroppstrening med battle ropes eller bokseøvelser. • Svømming: Svømming med støttebandasje på er tillatt som en lavbelastningskardiovaskulær aktivitet.
Uke 5-6 Rehabiliteringsplan Uke 5: • Kne ROM (bevegelighet): 60˚-90˚
Uke 6: • Kne ROM (bevegelighet): 45˚-90˚ • Ikke belastning (NWB) med krykker • Fortsett med Xarelto 10mg daglig (tas om kvelden) Mål: • Minimere lokal og global muskelatrofi • Opprettholde spesifisert kne ROM • ACL remodelleringsfase: langsomme, rolige og kontrollerte øvelser uten raske bevegelser og repetisjoner på maksimalt 8 repetisjoner per sett. Tiltak: • Ukentlig manuell terapi og øvelser i spesifisert ROM (bracen kan tas av ved fysioterapi) • Quadriceps og hamstring co-kontraksjoner i varierende vinkler • Fortsett med Calf TheraBand plantar fleksjon og sittende tåhev for å redusere risikoen for DVT • Kne bevegelighetsøvelser • Vektoverføringer • Wall squats/holds (Uke 5=60˚, Uke 6=45˚) • Legpress med dobbel ben+/– Enkelt ben (tilgjengelig ROM og vekt nær kroppens vekt, dobbel og enkelt ben <40% av kroppsvekten) • Knebøy med kroppsvekt innenfor bracens grenser • Tåhev • Hoftemuskeløvelser med ankelvekter eller TheraBand • Hamstring og gluteal bridges • Fortsett med styrketrening for det kontralaterale benet
Avanserte øvelser: • Tåhevsmaskin (enkelt ben) • Knebøy med lette vekter • Hamstringcurlmaskin • Total hip-maskin • Enkelt ben bridges • Overkroppstrening: ◦ Arm crank ◦ Sittende ski-erg, battle ropes, boksing ◦ Svømming med brace på
Uke 7-9 Rehabiliteringsplan Uke 7: • Kne ROM (bevegelighet): 30˚-FULL FLEKSJON (Vektbærende aktivitet tillatt )
Uke 8: • Kne ROM (bevegelighet): 20˚-FULL FLEKSJON (Full vektbæring - Full WB) • Fortsett med Xarelto 10mg daglig (tas om kvelden) • Minimere lokal og global muskelatrofi • Opprettholde spesifisert kne ROM • ACL remodellering • Ukentlig manuell terapi og øvelser i spesifisert ROM • Gangeopplæring • Øvelser som tidligere, i tillegg til: ◦ Begynn med stasjonær sykkel ◦ Leg press med ett ben (tilgjengelig ROM) ◦ Knebøy ◦ Hamstring curl maskin ◦ Stående tåhev ◦ Hamstring curl med ett ben ◦ Markløft ◦ Crab/monster walks ◦ Utfall ◦ Stående vektbelastede tåhev ◦ Balanseøvelser på stabilt underlag ◦ Trening på sykkel ◦ Arm crank ◦ Stående ski-erg, battle ropes, boksing ◦ Svømming med brace på Uke 9: • Kne ROM (bevegelighet): 10˚-FULL FLEKSJON • Stopp med Xarelto i uke 9 når pasienten kan bære vekt uten krykker. • Opprettholde spesifisert kne ROM • Øke kneets bevegelighet • Øke muskelstyrken i underekstremitetene • Forbedre propriosepsjon (kroppens evne til å oppfatte bevegelse og posisjon) • ACL remodellering • Ukentlig manuell terapi og øvelser i spesifisert ROM • Hvis det er en forsinkelse på >10˚ i ønsket forlengelse, start forsiktig passiv forlengelsesøvelse • Gangeopplæring • Kne bevegelighetsøvelser • Leg press (ett ben) • Knebøy og utfall • Hamstring og gluteal bridges • Crab walks/monster walks • Statisk balanseøvelser • Stående og sittende tåhevsmaskin • Balanseøvelser på ustabile flater • Trening på sykkel med intervaller • Arm crank • Stående ski-erg, battle ropes, boksing • Svømming med brace på
Uke 10-16 Rehabiliteringsplan Uke 10-12: • Ubegrenset kne ROM (bevegelighet) med brace • Full vektbæring • Slutt på uke 12: Oppfølging med MR og spesialistvurdering • Ta av bracen for søvn • Øk kneets bevegelighet • Øk muskelstyrken • Forbedre propriosepsjon (kroppens evne til å oppfatte bevegelse og posisjon) • Ukentlig manuell terapi • Gangeopplæring • Fysisk testing etter uke 12 uten brace • Fortsett styrketrening for quadriceps, hamstring, legg osv. • Tillegg av ettbens knebøy/Bulgarian squats • Dynamiske balanseøvelser • Ettbens RDL (Romanian Deadlifts) • Sportsspesifikke balanse- og styrkeøvelser • Trening på sykkel/spinning • Stående ski-erg, battle ropes, boksing • Svømming uten brace Uke 13-14: • Fjerning av brace • Full vektbæring (Brace/GenutrainS for høyrisikosituasjoner der kneet kan bli skadet ved uhell) • Øk muskelstyrken • Forbedre propriosepsjon • Ukentlig manuell terapi • Gangeopplæring • Bygg mot løping • Lett hopping • Jogging på stedet/minitramp • Elliptisk trener/kryss-trener Uke 15-16: • Kriterier for løping: ◦ Ingen hevelse ◦ Full ROM ◦ Styrke i quadriceps og hamstring >80% LSI (leg press/hamstring curl) • Øk muskelstyrken • Forbedre propriosepsjon • Introdusere løping • Manuell terapi • Løpeanalyse • Vurdering av bruk av ALTER-G tredemølle for å gjeninnføre løping • Kun løping i rett linje
Fra uke 16 gjøres det RTP screening og legges strategi med etablerte kriterier internasjonalt og i Norge. Full deltagelse i trening kan gjøres fra uke 20, men det innebærer at man da møter kriterier på styrke, balanse, hink og kontroll på minimum 90 % av frisk side. Utover dette anbefales det ikke deltagelse i konkurranser med vridningssport før etter 9-12 mndr.